Spis treści:
Endoprotezoplastyka stawu kolanowego i biodrowego są dwiema najczęściej wykonywanymi planowymi operacjami. U większości pacjentów zabieg endoprotezoplastyki pozwala uśmierzyć ból i umożliwia im życie pełnią życia.
Jednakże nie ma operacji pozbawionej ryzyka. Niewielki odsetek pacjentów poddanych operacji wymiany stawu kolanowego lub stawu biodrowego (około 1 na 100) może rozwinąć infekcję po tym zabiegu.
Zakażenie po operacji wymiany stawu może pojawić się w obrębie rany lub w głębszych tkankach wokół protezy stawu. Zakażenie może rozwinąć się w czasie pobytu w szpitalu lub po powrocie do domu. Zakażenia związane z zabiegiem endoprotezoplastyki mogą rozwinąć się nawet po latach od operacji.
Celem artykułu jest pomoc pacjentom w zrozumieniu, dlaczego endoprotezy mogą ulegać zakażeniu, jakie są objawy infekcji, jak można ją leczyć i jak jej zapobiegać.
Każde zakażenie w Twoim organizmie może rozprzestrzenić się na Twoją endoprotezę.
Zakażenia są wywoływane przez bakterie. Mimo, że bakterie są liczne w naszym układzie pokarmowym i na skórze, zazwyczaj są pod kontrolą naszego układu odpornościowego. Dla przykładu, jeśli bakteria dostanie się do krwioobiegu, nasz układ immunologiczny odpowiada natychmiast i zabija atakującą bakterię.
Jednak dlatego, że endoprotezy są wykonywane z metalu i tworzywa sztucznego, układ immunologiczny ma trudności z atakowaniem bakterii, które dostały się do implantu. Jeśli bakteria dotrze do endoprotezy, może się namnażać i prowadzić do zakażenia.
Pomimo antybiotyków i leków profilaktycznych, pacjenci z zainfekowaną endoprotezą często wymagają zabiegu operacyjnego w celu wyleczenia zakażenia.

Przyczyna powstawania zakażenia
Proteza stawu może ulec zakażeniu w każdym momencie operacji lub kilka tygodni, bądź wiele lat po operacji.
Najczęściej bakterie dostają się do organizmu poprzez otarcia i rany skóry, większe zabiegi stomatologiczne (takie jak usunięcie zęba lub leczenie kanałowe) i poprzez rany z innych miejsc operacyjnych.
Niektóre osoby mają większe ryzyko rozwinięcia zakażenia po operacji endoprotezoplastyki. Do czynników zwiększających ryzyko infekcji należą:
- Niedobory immunologiczne (takie jak HIV, chłoniak)
- Cukrzyca
- Choroby naczyń obwodowych (upośledzone krążenie krwi w obrębie dłoni i stóp)
- Leczenie immunosupresyjne (takie jak chemioterapia lub kortykosteroidy)
- Otyłość
Do objawów i oznak zakażenia endoprotezy należą:
- Nasilony ból lub sztywność w uprzednio prawidłowo funkcjonującym stawie
- Obrzęk
- Ucieplenie i zaczerwienienie wokół rany
- Wysięk z rany
- Gorączka, dreszcze i poty nocne
- Zmęczenie
Kiedy podejrzewa się całkowite zakażenie endoprotezy, wczesna diagnoza i odpowiednie leczenie zwiększają szanse na zachowanie protezy. Lekarz omówi historię Twojej choroby i przeprowadzi dokładne badanie przedmiotowe.
Badania obrazowe. Zdjęcie RTG i scyntygrafia kości pomoże Twojemu lekarzowi określić, czy doszło do zakażenia endoprotezy.
Badania laboratoryjne. Specjalne badania krwi mogą pomoc w określeniu obecności zakażenia. Na przykład, oprócz rutynowych badań krwi, takich jak morfologia krwi, Twój chirurg prawdopodobnie zleci dwa badania, określające obecność stanu zapalnego w Twoim organizmie. Należą do nich: białko C-reaktywne (CRP) i wskaźnik opadania krwinek czerwonych (odczyn Biernackiego, OB). Mimo, że żadne z tych badań nie potwierdza zakażenia, to jeśli wartość jednego lub obydwu z nich jest podwyższona, zwiększa to prawdopodobieństwo obecności infekcji. Jeśli wyniki tych badań są w normie, jest mało prawdopodobne, że doszło do infekcji stawu.
Dodatkowym badaniem, które może pomóc w określeniu obecności zakażenia, jest badanie płynu stawowego. Przy pomocy igły i strzykawki lekarz pobierze płyn z Twojego stawu biodrowego lub kolanowego. Płyn zostanie zbadany pod mikroskopem, pod kątem obecności bakterii i jest przesyłany do laboratorium i obserwuje się, czy wyrosną z niego bakterie lub grzyby. Ponadto, płyn jest badany na obecność białych krwinek. W zdrowym stawie biodrowym lub kolanowym znajduje się niewielka ilość białych krwinek. Większa ilość białych krwinek (zwłaszcza komórek zwanych neutrofilami) wskazuje na to, że staw mógł ulec zakażeniu.
W niektórych przypadkach zakażeniu ulega tylko skóra lub tkanki miękkie wokół stawu i infekcja nie szerzy się głębiej do endoprotezy. Te zakażenia noszą nazwę powierzchownych infekcji. Jeśli zakażenie zostanie wcześnie wykryte, lekarz może zlecić dożylne lub doustne antybiotyki.
Ta metoda leczenia ma dobre wyniki dla wcześnie wykrytych powierzchownych infekcji.
Zakażenia, które sięgają poniżej powierzchownych tkanek i mają dostęp do endoprotezy prawie zawsze wymagają leczenie chirurgicznego.
Oczyszczanie (debridement). Głębokie zakażenia, które zostają wcześnie wykryte (w ciągu kilku dni od ich wystąpienia) i te, które pojawiają się w ciągu kilku tygodni od pierwotnej operacji mogą niekiedy być leczone poprzez chirurgiczne płukanie stawu. Podczas tego zabiegu zwanego oczyszczaniem (debridement), chirurg usuwa wszelkie zakażone tkanki miękkie. Endoproteza zostaje dokładnie wyczyszczona, a elementy z tworzywa sztucznego, takie jak linery i spacery zostają wymienione. Po operacji zleca się antybiotyki dożylne przez około 6 tygodni.
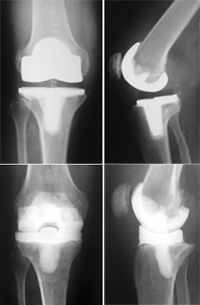
Leczenie etapowe. Ogólnie rzecz biorąc, im dłużej trwa zakażenie, tym trudniej jest je wyleczyć bez usuwania endoprotezy.
Późne zakażenia (takie, które pojawiają się po kilku miesiącach lub latach po operacji endoprotezoplastyki) i zakażenia, które trwały przez dłuższy okres czasu, prawie zawsze wymagają kilkuetapowej operacji.
Pierwszy etap leczenia polega na:
- Usunięciu endoprotezy
- Wypłukaniu stawu i tkanek miękkich
- Umieszczeniu spacera z antybiotykiem
- Podawaniu antybiotyków dożylnie
Spacer z antybiotykiem jest przedmiotem umieszczanym w stawie, by zachować prawidłową przestrzeń stawową i ułożenie. Zapewnia pacjentowi wygodę i ruchomość, podczas gdy jednocześnie leczone jest zakażenie.
Spacery są wykonane z cementu kostnego z antybiotykiem. Antybiotyk przenika do stawu i otaczających tkanek i z czasem pomaga w wyeliminowaniu zakażenia.
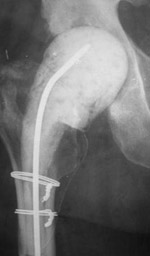
Pacjenci, którzy są poddawani kilkuetapowej operacji, zwykle potrzebują podawania antybiotyków dożylnych przez przynajmniej 6 tygodni lub dłużej, zanim będzie można wszczepić nową endoprotezę. Ortopedzi i chirurdzy współpracują ściśle z innymi lekarzami, którzy specjalizują się w leczeniu zakażeń. Ci lekarze pomogą w wyborze odpowiednich antybiotyków, które będziesz otrzymywać, zadecydują czy będą one podawane dożylnie czy doustnie i przez jaki okres czasu. Będą także regularnie wykonywać badania krwi, żeby ocenić skuteczność leczenia antybiotykiem.
Gdy ortopeda i specjalista od chorób zakaźnych stwierdzą, że infekcja została wyleczona (zwykle trwa to przynajmniej 6 tygodni), będziesz kwalifikowany do ponownej operacji wymiany stawu biodrowego lub kolanowego (zwanej operacją rewizyjną stawu). Ten drugi zabieg jest drugim etapem leczenia zakażenia endoprotezy.
Podczas operacji rewizyjnej chirurg usunie spacer z antybiotykiem, ponownie wypłucze staw i wszczepi elementy nowej endoprotezy stawu kolanowego lub biodrowego
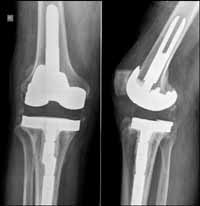
Podczas pierwotnej operacji endoprotezoplastyki podejmuje się kilka kroków, by zminimalizować ryzyko zakażenia. W przypadku niektórych z tych kroków udowodniono, ze zmniejszają ryzyko zakażenia, a niektóre prawdopodobnie są skuteczne, ale nie zostało to dowiedzione naukowo. Do najważniejszych środków, które mogą pomóc w obniżeniu ryzyka zakażenia po operacji endoprotezoplastyki, należą:
- stosowanie antybiotyków przed i po operacji. Antybiotyki są podawane na godzinę przed rozpoczęciem operacji (zwykle jednorazowo, na sali operacyjnej) i następnie kontynuuje się podawanie ich w odstępach czasu, przez 24 godziny po operacji
- krótki czas operacji i minimalna liczba personelu. Wydajność operacji zależy od operatora i może pomoc w obniżeniu ryzyka zakażenia, poprzez ograniczenie czasu, w którym staw jest odsłonięty. Ograniczenie liczby osób, które wchodzą i wychodzą z sali również zmniejsza ryzyko zakażenia.
- stosowanie ściśle sterylnej techniki operacji i wysterylizowanych narzędzi. Należy zwrócić uwagę na zapewnienie sterylności operowanego miejsca, wysterylizowanie narzędzi w autoklawie i chronienie ich przed skażeniem oraz na odpowiednie opakowanie implantów, zapewniające ich sterylność.
- profilaktyka antybiotykowa. Amerykańska Akademia Chirurgów Ortopedycznych zaleca, by klinicyści rozważyli profilaktyczne stosowanie antybiotyków u pacjentów po endoprotezoplastyce, przed wszelkimi inwazyjnymi zabiegami, które mogą pozwalać na przedostanie się bakterii do krwioobiegu. Profilaktyka antybiotykowa polega na podaniu jednej dawki doustnego antybiotyku na godzinę przed jakimkolwiek zabiegiem, takim jak zabiegi dentystyczne. Ryzyko i korzyści wynikające z profilaktyki antybiotykowej powinny zostać przedyskutowane wraz z ortopedą.
- przedoperacyjne badanie jamy nosowej w kierunku nosicielstwa bakterii. Istnieją dowody na to, że badanie pod kątem obecności bakterii (zwłaszcza z gatunku Staphylococcus - gronkowiec) w przewodach nosowych wykonane kilka tygodni przed operacja może pomoc zapobiec zakażeniu stawu. W ośrodkach, które przeprowadzają takie badania, pacjenci, u których wykryto nosicielstwo gronkowców w przewodach nosowych otrzymują donosowe maści z antybiotykiem, przed operacją. Rodzaj bakterii znalezionej w przewodach nosowych pomoże lekarzom w określeniu rodzaju antybiotyku, który otrzymasz podczas operacji.
- przedoperacyjne mycie chlorheksydyną. Udowodniono, że mycie się w domu przy użyciu roztworu z chlorheksydyny (zwykle w formie nasączonych tkanin) przez kilka dni przed operacją może pomóc w zapobieganiu infekcji. To może być szczególnie ważne w przypadku pacjentów, którzy mają bakterię oporną na antybiotyki na skórze lub w przewodach nosowych. Porozmawiaj z ortopedą odnośnie tej możliwości.
- Jeśli chcesz umówić się na wizytę u dra Jana Paradowskiego – kliknij tutaj
dr Jan Paradowski ©
Często wyszukiwane tematy:





 Jan Paradowski - jest właścicielem Paradowski Medical Group sp. z o.o., która posiada placówkę medyczną Sport Med w Krakowie przy ulicy Miłkowskiego 11A i przy ul. Wrocławskiej 33. Bogate doświadczenie zagraniczne pozwoliło mu na stosowanie nowoczesnych metod, dostępnych w najlepszych światowych ośrodkach. Jako lekarz wypracował własne schematy leczenia terapiami biologicznymi, jak terapia PRP, czy
Jan Paradowski - jest właścicielem Paradowski Medical Group sp. z o.o., która posiada placówkę medyczną Sport Med w Krakowie przy ulicy Miłkowskiego 11A i przy ul. Wrocławskiej 33. Bogate doświadczenie zagraniczne pozwoliło mu na stosowanie nowoczesnych metod, dostępnych w najlepszych światowych ośrodkach. Jako lekarz wypracował własne schematy leczenia terapiami biologicznymi, jak terapia PRP, czy