Spis treści:
Operacje endoprotezoplastyki stawów, zwłaszcza w obrębie kończyn dolnych, stają się coraz powszechniejsze. Statystyki podają, że w 2006 roku, w Stanach Zjednoczonych ortopedzi wykonali około 520 000 operacji alloplastyki stawu biodrowego i około 581 000 operacji alloplastyki stawu kolanowego. Większość z tych operacji kończy się sukcesem i pacjenci mogą znowu żyć aktywnie, bez bólu.
Nie ma jednak żadnej operacji bez towarzyszącego ryzyka. Jednym z głównych zagrożeń dotyczących pacjentów poddawanych operacjom na kończynach dolnych, jest powikłanie noszące nazwę zakrzepicy żył głębokich, jest to rodzaj choroby zakrzepowo-zatorowej.
Termin zakrzepica żył głębokich odnosi się do tworzenia zakrzepów krwi wewnątrz żył głębokich, najczęściej znajdujących się w udzie lub łydce.
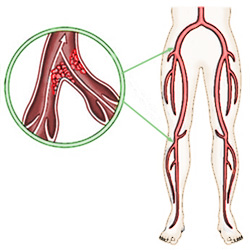
Mimo, że żylna choroba zakrzepowo-zatorowa może rozwinąć się po każdej większej operacji, szczególnie podatne są osoby po zabiegach w obrębie kończyn dolnych.
Trzy czynniki sprzyjają formowaniu się zakrzepów w żyłach:
- Zastój krwi lub spowolniony przepływ krwi przez żyły.
Zwiększa to czas kontaktu między krwią i nierównościami na powierzchni ściany żyły. Ponadto uniemożliwia naturalnie krążącym antykoagulantom mieszanie się z krwią. Przedłużone przebywanie w pozycji leżącej lub unieruchomienie sprzyjają zastojowi krwi.
- Krzepnięcie
Procesowi krzepnięcia sprzyja obecność fragmentów tkankowych, kolagenu i cząsteczek tłuszczu w obrębie żył. Operacje ortopedyczne często prowadzą do uwolnienia się tych materiałów do krwioobiegu. Podczas zabiegu alloplastyki stawu biodrowego wierci się w kości i przygotowuje ją do umieszczenia endoprotezy, co również może prowadzić do uwolnienia substancji chemicznych (antygenów), które stymulują powstawanie zakrzepów krwi.
- Uszkodzenie ścian żył
Może do niego dojść podczas operacji, gdy ortopeda odciąga tkanki miękkie w czasie zabiegu. Może to również doprowadzić do uszkodzenia połączeń międzykomórkowych i uwolnienia substancji sprzyjających tworzeniu się zakrzepów krwi.
Do innych czynników, które mogą prowadzić do tworzenia zakrzepów w żyłach należą:
- Wiek
- Zakrzepica żył głębokich lub zatorowość płucna w wywiadzie
- Choroba nowotworowa z przerzutami
- Choroby żył (np. żylaki podudzi)
- Palenie papierosów
- Przyjmowanie estrogenów lub ciąża
- Otyłość
- Czynniki genetyczne
Tworzenie się zakrzepów krwi może mieć dwa poważne skutki:
1. Jeśli zakrzep całkowicie lub częściowo blokuje przepływ krwi przez żyłę, krew zaczyna się gromadzić poniżej miejsca zwężenia. Może dojść do przewlekłego obrzęku i bólu. Zastawki w naczyniach mogą ulec uszkodzeniu, prowadząc do nadciśnienia żylnego. Może to prowadzić do osłabienia aktywności i pogorszenia jakości życia pacjenta.
2. Jeśli zakrzep się oderwie i będzie się przemieszczać w obrębie żył, może dotrzeć do płuc, prowadząc do tzw. zatorowości płucnej. Jest to stan zagrożenia życia, który może doprowadzic do zgonu w ciągu kilku godzin.
Po operacji stawu biodrowego zakrzepy często powstają w żyłach uda. Tego typu zakrzepy mają większą szansę doprowadzenia do zatorowości płucnej. Po operacji stawu kolanowego, większość zakrzepów powstaje w obrębie łydki. Mimo, że mają mniejszą szansę doprowadzenia do zatorowości płucnej, to trudniej jest je wykryć.
Mniej niż jedna trzecia pacjentów z zakrzepicą żył głębokich prezentuje typowe objawy, takie jak uczucie dyskomfortu w łydce, obrzęk, poszerzenie żył i ból stopy.
Diagnostyka zakrzepicy żył głębokich jest trudna. Aktualne techniki diagnostyczne maja zarówno swoje zalety jak i wady. Do najczęściej wykorzystywanych badań należą: wenografia, USG Dopplerowskie i badanie metodą rezonansu magnetycznego (MR).
Podczas wenografii wykorzystuje się środek cieniujący, który jest wstrzykiwany do żyły znajdującej się na grzbiecie stopy. Substancja miesza się z krwią i płynie w kierunku serca. Zdjęcie rentgenowskie nogi i miednicy ukazuje żyły uda i podudzia oraz uwidacznia wszelkie miejsca zwężenia.
Mimo, że wenografia jest bardzo dokładną metodą i pozwala wykryć zwężenia zarówno w obrębie uda jak i podudzia, jest także kosztowna i nie można zbyt często jej wykonywać. Ponadto, sam środek cieniujący może sprzyjać powstawaniu zakrzepów.
Ultrasonografia dopplerowska może być bardzo dokładna w identyfikowaniu niedrożnych żył. Emitowane ultradźwięki odbijają się od struktur w nodze i tworzą obrazy, które ujawniają wszelkie nieprawidłowości. USG z kolorowym Dopplerem dodatkowo zwiększa dokładność badania.
Badanie jest nieinwazyjne i bezbolesne, nie wymaga stosowania promieniowania, może być często wykonywane i pozwala ujawnić także inne przyczyny objawów. Jest również znacznie tańsza niż wenografia. Jednakże wymaga odpowiedniej techniki i tylko lekarz posiadający właściwe umiejętności i doświadczenie może uzyskać najdokładniejsze wyniki.
Ultrasonografia jest mniej czułym badaniem w wykrywaniu zakrzepów w obrębie podudzi i ma ograniczoną zdolność dokładnego obrazowania żył głębokich miednicy.
Badanie metodą rezonansu magnetycznego
Badanie za pomocą rezonansu magnetycznego jest szczególnie przydatne w diagnostyce zakrzepicy żył głębokich w obrębie miednicy i równie skuteczne jak wenografia przy diagnozowaniu zakrzepicy żył głębokich uda. Ta technika jest stosowana coraz częściej, ponieważ jest nieinwazyjna i pozwala na jednoczesne obrazowanie obu kończyn dolnych.
Jednakże, badanie za pomocą rezonansu magnetycznego jest kosztowne, nie zawsze łatwo dostępnie i nie może być stosowane w przypadku pacjentów ze wszczepionym rozrusznikiem serca. Ponadto, pacjent w trakcie badania może odczuwać klaustrofobię.
Zarówno zakrzepica żył głębokich, jak i zatorowość płucna, mogą przebiegać bezobjawowo i być trudne do wykrycia. Z tego powodu lekarze skupiają się na zapobieganiu ich rozwojowi, poprzez stosowanie leczenia mechanicznego lub farmakologicznego. Bez leczenia profilaktycznego, aż 80% pacjentów ortopedycznych rozwinęłoby zakrzepicę żył głębokich, a 10-20% zatorowość płucną. Nawet przy stosowaniu profilaktycznego leczenia, zakrzepica żył głębokich i następująca zatorowość płucna pozostają najczęstszą przyczyną ponownych hospitalizacji i zgonów po operacji endoprotezoplastyki stawów.
Zapobieganie polega na wielowymiarowym podejściu, które uwzględnia zagadnienia związane z zastojem krwi i krzepnięciem. Zazwyczaj stosuje się połączenie kilku metod leczenia. Na przykład, pacjent może nosić pończochy o stopniowanym ucisku i stosować urządzenie do kompresjoterapii przy przyjęciu do szpitala; w pierwszych dniach po operacji może zacząć samodzielne poruszanie się i rehabilitację, która będzie kontynuowana przez kilka miesięcy; podawanie leków przeciwkrzepliwych można rozpocząć w noc przed operacją i kontynuować po wypisaniu pacjenta ze szpitala.
Wczesne uruchamianie pacjenta i rehabilitacja
Przy pobytach w szpitalu trwających 4-7 dni, po artroplastyce kończyn dolnych, wczesne uruchamianie pacjenta jest konieczne i korzystne. Fizjoterapia, uwzględniająca zwiększanie zakresu ruchomości stawu, ćwiczenia chodu oraz ćwiczenia izotoniczne i izometryczne, zwykle rozpoczyna się w pierwszym dniu po operacji. Dożylne leki przeciwbólowe ułatwiają wczesne uruchamianie pacjenta.
Metody profilaktyki mechanicznej są zwykle stosowane w połączeniu z innymi sposobami leczenia. Należą do nich:
- Ćwiczenia kończyn dolnych, takie jak unoszenia nóg, podnoszenie stóp nad łóżko oraz aktywne i pasywne ruchy w stawie skokowym, mające na celu zwiększenie przepływu krwi przez żyłę udową.
- Pończochy o stopniowanym ucisku, które są bardziej skuteczne w zapobieganiu tworzeniu zakrzepów w obrębie łydki, niż w udzie.
- Metoda ciągłego ruchu biernego (CPM), która ma logiczne podstawy, ale nie udowodniono jej skuteczności w przypadku zapobiegania rozwojowi zakrzepicy żył głębokich.
- Urządzenia do przerywanego ucisku pneumatycznego, które wywierają pulsacyjny ucisk, podobny do tego, który występuje podczas normalnego chodzenia. Mogą one pomoc w zmniejszeniu występowania zakrzepicy żył głębokich, w połączeniu z innymi metodami leczenia, ale są trudne do zastosowania i wymagają współpracy pacjenta, która często jest problemem.
- W rzadkich przypadkach w jednej z dużych żył może zostać umieszczony filtr, który ma zapobiec przemieszczaniu się zakrzepów.
Stosowanie farmakologicznych środków przeciwkrzepliwych wiąże się nieodłącznie ze zwiększonym ryzykiem krwawienia, co należy brać pod uwagę przy ich stosowaniu w zapobieganiu powstawaniu zakrzepów. Do najpopularniejszych antykoagulantów należą: aspiryna, warfaryna i heparyna.
Aspiryna jest łatwa w podawaniu, tania, ma niewiele powikłań związanych z krwawieniem i nie trzeba jej monitorować. Jednakże, nie udowodniono jej większej skuteczności, w porównaniu z innymi środkami i może ona nie być zalecana dla wszystkich pacjentów.
Warfaryna jest najczęściej stosowanym lekiem u pacjentów po alloplastyce stawu biodrowego i kolanowego. Warfaryna zaburza metabolizm witaminy K w wątrobie, przez co zapobiega powstawaniu niektórych czynników krzepnięcia. Ponieważ warfaryna zaczyna działać po około 36 godzinach i po 4-5 dniach osiąga swoją maksymalną skuteczność, zwykle zaczyna się ją podawać dzień przed operacją. Stosuje się niskie dawki, ponieważ wyższe mogą spowodować krwawienie, ale odpowiedź pacjenta na daną dawkę jest trudna do przewidzenia, dlatego warfaryna jest podawana w leczeniu ambulatoryjnym. Warfaryna może powodować uszkodzenie płodu.
Heparyna jest naturalnie występującą substancją, która zatrzymuje kaskadę krzepnięcia. Może występować w postaci wielkocząsteczkowej (standardowa heparyna niefrakcjonowana) i w postaci drobnocząsteczkowej (heparyna frakcjonowana). Ostatnio coraz częściej stosuje się heparyny drobnocząsteczkowe, ponieważ ich działanie jest łatwiejsze do przewidzenia, są bardziej skuteczne i mają mniejsze ryzyko powikłań krwotocznych niż standardowe heparyny niefrakcjonowane. Heparyna drobnocząsteczkowa jest skuteczna zarówno w przypadku endoprotezoplastyki stawu kolanowego jak i biodrowego, ale istnieje większa częstość krwawień przy jej stosowaniu po operacji w obrębie stawu kolanowego. Do najczęściej stosowanych heparyn drobnocząsteczkowych należą: enoksaparyna, ardeparyna, dalteparyna i fraksyparyna. Heparyna działa znacznie szybciej, niż warfaryna, dlatego zwykle jest podawana jako pierwsza, a następnie wprowadza się leczenie warfaryną, bądź podaje się ją samodzielnie.
Ryzyko rozwoju zakrzepicy żył głębokich trwa przynajmniej przez trzy miesiące po operacji endoprotezoplastyki. Ryzyko jest największe w ciągu 2-5 dni po operacji, drugi szczyt rozwoju schorzenia występuje po około 10 dniach od operacji, gdy większość pacjentów zostaje wypisana ze szpitala.
Leczenie jest takie samo, zarówno w przypadku objawowej jak i bezobjawowej żylnej choroby zakrzepowo-zatorowej. Jeśli zakrzep jest zlokalizowany w żyle udowej, leczenie polega na odpoczynku w pozycji leżącej i 5-dniowej terapii heparynowej, z następowym podawaniem warfaryny przez 3 miesiące. Zakrzep w żyłach podudzia zazwyczaj nie wymaga leczenia heparyną, wystarczy ambulatoryjne leczenie warfaryną przez 6-12 tygodni. Te leki mają na celu zapobiec wystąpieniu zatoru płucnego i zmniejszają śmiertelność związaną z zakrzepicą żył głębokich.
Amerykańska Agencja Żywności i Leków zatwierdziła stosowanie dalteparyny raz dziennie przez 14 dni, by zapobiegać zakrzepicy żył głębokich po operacji w obrębie biodra. Powszechnie po operacji stosuje się przez 5 dni heparynę, a następnie przez 3 miesiące podaje się warfarynę. Jednakże, długość trwania leczenia po operacji rożni się, w zależności od stosowanego preparatu i indywidualnych cech pacjenta.
Ortopedzi badają różne techniki, na przykład stosowanie znieczulenia miejscowego i heparyny śródoperacyjnej, żeby zmniejszyć ryzyko wystąpienia zakrzepicy żył głębokich. Badania wykazały, że stosowanie znieczulenia miejscowego, zamiast ogólnego, zmniejsza ryzyko zakrzepicy żył głębokich nawet o 50%.
Trwają również badania, mające pomóc określić grupę pacjentów ze szczególnym ryzykiem rozwinięcia zakrzepicy żył głębokich. Zidentyfikowano niektóre czynniki ryzyka, takie jak nadwaga i zakrzepica w wywiadzie. W oparciu o te czynniki ryzyka, niektórzy lekarze regularnie kontrolują swoich pacjentów, a inni zalecają stosowanie wenografii, by określić, którzy pacjenci są narażeni na rozwinięcie zakrzepicy żył głębokich. Ogólnie rzecz biorąc, ortopedzi starają się uniknąć nadmiernie rozszerzonej profilaktyki obejmującej wszystkich pacjentów i wolą skupić się na tych, którzy mają największe ryzyko.
- Jeśli chcesz umówić się na wizytę u dra Jana Paradowskiego – kliknij tutaj





 Jan Paradowski - jest właścicielem Paradowski Medical Group sp. z o.o., która posiada placówkę medyczną Sport Med w Krakowie przy ulicy Miłkowskiego 11A i przy ul. Wrocławskiej 33. Bogate doświadczenie zagraniczne pozwoliło mu na stosowanie nowoczesnych metod, dostępnych w najlepszych światowych ośrodkach. Jako lekarz wypracował własne schematy leczenia terapiami biologicznymi, jak terapia PRP, czy
Jan Paradowski - jest właścicielem Paradowski Medical Group sp. z o.o., która posiada placówkę medyczną Sport Med w Krakowie przy ulicy Miłkowskiego 11A i przy ul. Wrocławskiej 33. Bogate doświadczenie zagraniczne pozwoliło mu na stosowanie nowoczesnych metod, dostępnych w najlepszych światowych ośrodkach. Jako lekarz wypracował własne schematy leczenia terapiami biologicznymi, jak terapia PRP, czy