Jeśli przyjrzymy się pacjentom z niestabilnością rzepki, okaże się, że są zróżnicowaną grupą. Głównym pytaniem jest to, czy pacjenci początkowo mieli prawidłową, czy nieprawidłową budowę anatomiczną.
U pacjentów o prawidłowej budowie anatomicznej rzepka jest umiejscowiona w obrębie bloczka kości udowej, tkanki są prawidłowo napięte, rzepka ma prawidłową budowę, bloczek ma właściwy kształt, a kończyny dolne pacjenta są „proste”. Następnie dochodzi do upadku, pacjent przewraca się i struktury wewnątrz kolana ulegają zerwaniu. Najważniejszą stabilizującą strukturą, która ulega zerwaniu wewnątrz kolana powodując niestabilność rzepki, jest więzadło rzepkowo-udowe przyśrodkowe, które biegnie od kości udowej do rzepki (tzw. troczek przyśrodkowy rzepki, MPFL – Medial Patello Femoral Ligament).
Ten rodzaj urazu jest dosyć powszechny i często błędnie diagnozowany jako zerwanie więzadła krzyżowego przedniego. Należy się upewnić, że problem nie jest związany z niestabilnością rzepki (przerwaniem troczka przyśrodkowego, czyli więzadła rzepkowo-udowego przyśrodkowego). Ten rodzaj urazu często występuje podczas uprawiania sportu, kiedy pacjent zostaje uderzony bezpośrednio w wewnętrzną część kolana lub kolano ulega skręceniu i rzepka zostaje wypchnięta ze swojego rowka w kierunku bocznym (na zewnątrz). Czasami rzepka powraca do prawidłowej pozycji samoistnie lub pacjent zgłasza się na izbę przyjęć pogotowia ratunkowego, gdzie lekarze sprowadzają ją na właściwe miejsce. Innym częstym scenariuszem jest uraz podczas tańca po wypiciu alkoholu.
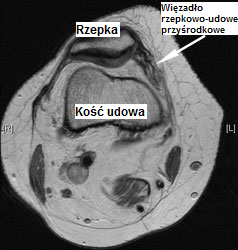
Ten powszechny problem był źle leczony przez wiele lat, kolano było usztywniane szyną gipsową na okres 4 tygodni, na tym kończył się proces leczenia. Na przestrzeni ostatnich 5-10 lat wykazano, że ostatnią rzeczą, którą powinno się zrobić w tym przypadku jest unieruchomienie kolana. Pacjent powinien oszczędzać kolano przez kilka dni – będzie ono bolesne, opuchnięte i trudne w poruszaniu. Lód, ucisk i leki przeciwzapalne mogą pomoc w zmniejszeniu opuchlizny. Pacjent może odnieść korzyści ze stosowania stabilizatora lub innej formy unieruchomienia przez kilka dni, ale powinien zacząć ćwiczyć kolano, zwłaszcza wewnętrzną część mięśnia czworogłowego uda (mięsień obszerny przyśrodkowy, VMO). Przyśrodkowa część mięśnia czworogłowego uda pełni kluczową rolę w utrzymywaniu rzepki w prawidłowej pozycji. Jeśli kolano będzie umieszczone w szynie przez dłuższy okres czasu, mięsień osłabnie. Bardzo ważne jest, by pacjent zaczął ćwiczyć mięsień obszerny przyśrodkowy.
Pacjenci powinni udać się do ortopedy i mieć wykonane zdjęcie rentgenowskie, żeby upewnić się, czy nie doszło do odłamania fragmentu rzepki (złamanie chrzęstno-kostne). Jeśli do tego dojdzie, pacjent może potrzebować pilnego leczenia chirurgicznego, mającego na celu przymocowanie złamanego fragmentu kości z powrotem do rzepki. Pacjenci, u których pierwszy raz doszło do przemieszczenia, bez urazu chrzęstno-kostnego, dobrze odpowiadają na leczenie odpoczynkiem, a następnie fizjoterapią, nakierowaną na wzmacnianie mięśnia obszernego przyśrodkowego. Leczenie operacyjne zdecydowanie nie jest brane pod uwagę w przypadku tych pacjentów. Jeśli ponownie dojdzie u nich do zwichnięcia rzepki w niedługim odstępie czasu, z błahej przyczyny, wówczas można rozważyć leczenie operacyjne. Jeśli natomiast dojdzie do tego minimum trzykrotnie, wówczas operacja jest zalecana. Za każdym razem, gdy występuje zwichnięcie rzepki, istnieje ryzyko uszkodzenia leżącej pod nią chrząstki. Warstwa chrząstki może się złuszczyć lub zostać odłamana od rzepki przez przymocowaną do niej kość - jest to wspomniane powyżej złamanie chrzęstno-kostne. Pozostawienie niestabilnej rzepki może prowadzić do zapalenia stawu rzepkowo-udowego z obrzękiem błony maziowej i wysiękami oraz zniszczenia chrząstki przez nieprawidłowe siły ścierające.
Rekonstrukcja troczka rzepki MPFL
 Rekonstrukcja MPFL jest rekonstrukcją więzadła rzepkowo-udowego przyśrodkowego. Więzadło to zwykle ulega zerwaniu lub naciągnięciu, gdy pacjenci doznają zwichnięcia rzepki. Jego uszkodzenie prowadzi do niestabilności rzepki. Rekonstrukcja więzadła rzepkowo-udowego przyśrodkowego jest obecnie żywo dyskutowanym tematem wśród chirurgów. Omawiane są różne techniki rekonstrukcji, podobnie jak operacje więzadła krzyżowego przedniego były tematem rozmów około 10-15 lat temu. (choć i ten temat ostatnio bardzo się zmienił – zobacz tutaj)
Rekonstrukcja MPFL jest rekonstrukcją więzadła rzepkowo-udowego przyśrodkowego. Więzadło to zwykle ulega zerwaniu lub naciągnięciu, gdy pacjenci doznają zwichnięcia rzepki. Jego uszkodzenie prowadzi do niestabilności rzepki. Rekonstrukcja więzadła rzepkowo-udowego przyśrodkowego jest obecnie żywo dyskutowanym tematem wśród chirurgów. Omawiane są różne techniki rekonstrukcji, podobnie jak operacje więzadła krzyżowego przedniego były tematem rozmów około 10-15 lat temu. (choć i ten temat ostatnio bardzo się zmienił – zobacz tutaj)Do rekonstrukcji MPFL wykorzystuje się jedno ze ścięgien mięśni grupy tylnej uda (ścięgno mięśnia smukłego uda). Ścięgno to ma tylko 3-4 mm średnicy i jest pobierane przez niewielkie nacięcie tuż poniżej kolana. Nowoczene techniki operacyjne wykonywane są przy użyciu sztucznego implantu, dzięki czemu nie ma potrzeby pobierania zdrowego, własnego ścięgna.
►Istnieje wiele metod wykonywania tej operacji, ale obecnie większość chirurgów wprowadza nowe więzadło przez niewielki tunel w rzepce, poprzez wiercenie małego otworu po przyśrodkowej stronie, gdzie ścięgno następnie jest przeciągane. Następnie nowe więzadło jest przymocowywane niewielką śrubką do kości udowej, pod odpowiednim napięciem, odtwarzając tym samym MPFL. Śruby metalowe są bardziej skuteczne niż śruby rozpuszczalne. Zabieg jest skuteczny i od razu stabilizuje rzepkę. Rekonwalescencja po zabiegu jest wyjątkowo szybka. Jest to procedura jednodniowa – pacjent jest przyjmowany i wypisywany tego samego dnia lub na drugi dzień. Nie ma konieczności stosowania szyny gipsowej ani chodzenia o kulach, chociaż niektórzy pacjenci wolą ich używać przez pierwszych kilka dni. Fizjoterapia jest rozpoczynana szybko i jej celem jest przywrócenie zdolności do zginania kolana tak szybko, jak to możliwe. Wymagane jest tylko 20-30 stopni zgięcia, żeby rzepka wpasowała się w rowek bloczkowy kości udowej – gdy znajdzie się na miejscu, już tam pozostanie. Część chirurgów obawia się wykonywania rekonstrukcji MPFL, ponieważ jest to zabieg stosunkowo nowy.
Wielu chirurgów na świecie przeprowadziło wiele zabiegów rekonstrukcji MPFL, a wyniki operacji były dobre – operacja ta jest bardzo skuteczna, pod warunkiem spełnienia odpowiednich kryteriów. Jak wspomniano powyżej, nie wykonuje się operacji od razu po pierwszym zwichnięciu, najpierw rehabilituje się pacjenta, stosując fizjoterapię, pracując nie tylko nad mięśniem obszernym przyśrodkowym, ale także nad mięśniami okolicy kręgosłupa, mięśniami pośladkowymi i mięśniami dna miednicy. Bardzo ważne jest, by pacjenci byli poddani odpowiedniej fizjoterapii, co pozwoli wzmocnić kolano i wyzdrowieć bez konieczności operacji. Jedynie pacjenci, który mają nawracające zwichnięcia (tzw. nawykowe zwichnięcie rzepki) powinni poddawać się operacji chirurgicznej.
Rekonstrukcja MPFL powinna być wykonywana pod kontrolą artroskopu. Jedną z kluczowych czynności jest uwidocznienie rzepki wewnątrz stawu kolanowego na początku operacji, a następnie obejrzenie jej pod koniec zabiegu, przez dojście górno-boczne, które nie jest typowym miejscem wykorzystywanym w artroskopii. Przez to dojście można spojrzeć z góry i zobaczyć, jak porusza się rzepka. Gdy rzepka jest właściwie umiejscowiona i porusza się prawidłowo, zostaje przymocowana odpowiednio ściśle. Podczas naciągania rzepki na prawidłową pozycję (z odpowiednim napięciem), można zobaczyć jak rzepka ustawia się we właściwym miejscu. Następnie umocowuje się rzepkę, uważając, by nie była położona zbyt przyśrodkowo.
Istnieją też nowoczesne techniki rekonstrukcyjne MPFL, wykorzystujące sztuczne implanty, zamiast własnego ścięgna. Umożliwia to zachowanie własnego, zdrowego i potrzebnego ścięgna mięśnia smukłego, które usuwane jest w klasycznej metodzie (z niego uformowany zostaje przeszczep nowego więzadła MPFL). Mniejsze są w związku z tym szkody tkankowe po zabiegu. Nowoczesne sztyczne więzadła przerastają własną tkanką organizmu, dzięki czemu stają się homogenną, pełnowartościową strukyurą. Technika operacyjna jest podobna. Zabieg wykonany wcześnie po urazie umożliwia najszybszy powrót nawet do wyczynowego sportu.
Jeśli chcesz dodatkowo przeczytać o wykorzystaniu nowej generacji sztucznych implantów do rekonstrukcji więzadła krzyżowego przedniego ACL, kliknij tutaj
Często wyszukiwane tematy:
dr Jan Paradowski ©
Umów wizytę
Powrót





 Jan Paradowski - jest właścicielem Paradowski Medical Group sp. z o.o., która posiada placówkę medyczną Sport Med w Krakowie przy ulicy Miłkowskiego 11A i przy ul. Wrocławskiej 33. Bogate doświadczenie zagraniczne pozwoliło mu na stosowanie nowoczesnych metod, dostępnych w najlepszych światowych ośrodkach. Jako lekarz wypracował własne schematy leczenia terapiami biologicznymi, jak terapia PRP, czy
Jan Paradowski - jest właścicielem Paradowski Medical Group sp. z o.o., która posiada placówkę medyczną Sport Med w Krakowie przy ulicy Miłkowskiego 11A i przy ul. Wrocławskiej 33. Bogate doświadczenie zagraniczne pozwoliło mu na stosowanie nowoczesnych metod, dostępnych w najlepszych światowych ośrodkach. Jako lekarz wypracował własne schematy leczenia terapiami biologicznymi, jak terapia PRP, czy